|
|
| |
| |
| |
|
|
|
| |
|
Respostas |
|
| |
|
|
|
|
1
|
Uma crise é
causada por uma descarga elétrica anormal e muito
rápida que ocorre num dado momento no cérebro,
como um "curto circuito". Dependendo do local
no cérebro onde ocorreu este "curto circuito",
a pessoa pode apresentar crises fortes, como perder a consciência,
cair e apresentar "endurecimento" dos braços
e pernas e se "debater" ou apresentar crises mais
"fracas", como ficar com olhar parado, apresentar
um comportamento não habitual, ou apresentar movimentos
apenas num braço ou numa perna. A crise reflete fundamentalmente
um "curto circuito" temporário do cérebro
e atualmente são descritas mais de 20 tipos de crises.
A crise não é sinônimo de epilepsia.
A crise é um sintoma da epilepsia. Se a pessoa só
tiver tido uma única crise, ela não é
considerada epiléptica. |
|
|
| |
|
|
| 2 |
É uma crise com manifestações
motoras (apresentando movimentos durante a crise). |
|
| |
|
|
| 3 |
Quando as crises passam
a se repetir e tornam-se crônicas. |
|
| |
|
|
| 4 |
Os sintomas
dependem do local do cérebro onde se originou a crise
ou dos locais por onde a crise se propagou.
A seguir descrevemos resumidamente os principais sintomas
das crises que se iniciam em uma parte restrita do cérebro
(CRISES PARCIAIS) em pacientes acima de 6 anos de idade.
O cérebro apresenta 2 hemisférios cerebrais.
Cada hemisfério é dividido em 6 partes, também
chamados de “lobos”, que são: lobo
frontal, lobo temporal, lobo parietal, lobo central (giros
pré-central e pós-central), lobo occipital
e ínsula:
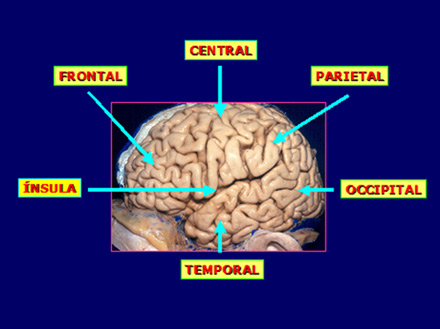
De um modo geral, as crises
que se originam no LOBO TEMPORAL são
caracterizadas por:
O início da crise pode ser variável. Pode
começar com a sensação de desconforto
na barriga ou sensação de medo ou sensação
de já ter conhecido um ambiente que é novo
(de já vu) ou sensação de nunca ter
visto um ambiente já conhecido (jamais vu), ou
sensação de “palpitação
no coração”, ou sensação
de “cheiro desagradável”. Esse início
de crise é chamado de AURA.
Em seguida a pessoa passa a não responder, como
se “saísse do ar”, fica com os olhos
arregalados, parados, a boca com movimentos como se estivesse
mastigando e engolindo, podendo fazer barulhos e as mãos
apresentando movimentos automáticos (sem uma finalidade
definida), ou pode ficar com uma das mãos parada.
Pode sair andando ou continuar fazendo tarefas que estava
fazendo antes da crise (ex: continuar colocando leite
na xícara). A crise pode durar minutos e depois
da crise a pessoa volta a si, geralmente um pouco confusa
e não lembra do acontecido. Pode demorar algum
tempo para voltar a falar normalmente. Pode acontecer
da pessoa cair no chão, ficar com lábios
roxos e se debater. Esse tipo de crise e chamada de CRISE
PARCIAL COMPLEXA.
De um modo geral, vários
padrões de crises podem se originam no LOBO
FRONTAL :
A aura pode ser a sensação da “mente
fugindo” ou mesmo não apresentar aura.
Pode ocorrer o mesmo tipo de crise parcial complexa como
a descrita para lobo temporal, com mais movimentação
das mãos, as vezes com as pernas (como se fosse
pedalar), mas geralmente a crise parcial complexa do lobo
frontal tem menor duração (em média
30 segundos), são muito mais freqüentes (podendo
acontecer várias crises no mesmo dia), as crises
podem começar e terminar subitamente e a pessoa
volta da crise já normal.
Pode apresentar crises
de curta duração que se iniciam subitamente
com a pessoa ficando sem responder, vira a cabeça
e os olhos para um lado e com um dos braços ficando
duro e esticando lentamente. Também pode levantar
os 2 braços como se fosse “voar”. Pode
também acontecer da pessoa cair no chão,
ficar com os lábios roxos e se debater.
Pode acontecer a parada
súbita dos movimentos, como se a pessoa estivesse
tendo uma “ausência”.
As crises do lobo frontal
podem acontecer preferencialmente à noite (não
se sabe a causa disso).
De um modo geral, as crises
que se originam no LOBO OCCIPITAL são
caracterizadas por:
O começo das crises pode ser fenômenos visuais,
como aparecimento de “chuviscos”, “flashes”,
“luzes”, ou “escurecimento das vistas”,
sensação de movimentos dos olhos, piscamentos
forçados, desvio dos olhos, “tremor nas pálpebras”.
A continuação da crise vai depender para
qual lobo a crise se propaga (ex: continuar como crise
temporal). Pode também ser seguida de queda ao
solo, com os lábios roxos e se debater.
De um modo geral, as crises
que se originam no LOBO PARIETAL são
caracterizadas por:
A crise pode começar com sensação
de vertigem, tontura, fenômenos visuais mais complexos
(como enxergar imagens distorcidas), ou sensação
de “aumento ou diminuição ou distorção
da imagem do próprio corpo). A continuação
da crise vai depender para qual lobo a crise se propaga.
Pode também ser seguida de queda ao solo, com os
lábios roxos e se debater.
De um modo geral, as crises
que se originam no LOBO CENTRAL (giros
pré-central e pós-central) são caracterizadas
por:
A crise pode começar com sensação
de formigamento ou amortecimento da mão ou em um
ou mais dedos da mão, principalmente o polegar,
a mesma sensação pode atingir o rosto, a
boca, o braço, ou a perna.
A crise também
pode começar com movimentos ou contrações
involuntárias da mão, do braço, do
rosto ou da perna. A continuação da crise
vai depender para qual lobo a crise se propaga. Pode também
ser seguida de queda ao solo, com os lábios roxos
e se debater.
Devido à sua localização
profunda entre os lobos frontal e temporal, as características
das crises que originam-se na ÍNSULA podem assemelhar-se
muito às descritas para lobo temporal ou lobo frontal. |
|
| |
|
|
| 5 |
Estima-se que
aproximadamente 10% da população teve ou vai
ter uma crise durante a sua vida, enquanto que 1% a 2% da
população tem epilepsia.
Estima-se portanto que há aproximadamente 1,8 a 3,6
milhões de epilépticos no Brasil. |
|
|
| |
|
|
| 6 |
Em aproximadamente 30% dos
casos a causa é desconhecida. As principais causas
conhecidas da epilepsia são: trauma de crânio,
tumores cerebrais (oligodendroglioma, astrocitoma, gangliglioma,
gangliocitomas, meningioma, glioblastoma), malformações
cerebrais (hemi-megalencefalia, displasia cortical, microdisgenesia,
hamartomas hipotalâmicos), malformações
vasculares (cavernomas, malformações artério-venosas
(MAV), seqüela de isquemia cerebral ocorrida no período
intrauterino ou perinatal ou neonatal, Síndrome de
Rasmussen, Síndrome de Sturge Weber, esclerose tuberosa,
derrame cerebral, causas externas (uso de álcool,
drogas, intoxicação), infecção
(meningites, encefalites) e lesões cerebrais ocorridas
durante o período intra-uterino.
Em alguns casos a epilepsia é de causa genética.
Para visualizar as imagens dessas
causas, voltar à página inicial e clicar “Tipos
de cirurgias para epilepsia” |
|
| |
|
|
| 7 |
As crises epilépticas
são classificadas em PARCIAIS E GENERALIZADAS.
As crises parciais originam-se de um grupo de células
nervosas em uma área restrita do hemisfério
cerebral, chamado de foco epiléptico (Figura 2).
As crises parciais podem propagar para outras regiões
dentro do mesmo hemisfério cerebral (Figura 2,
seta 1) ou propagar para o outro hemisfério cerebral
(Figura 2, seta 2) ou até propagar para estruturas
profundas do cérebro (Figura 2, seta 3).
Quando uma crise parcial atinge estruturas cerebrais profundas,
especificamente o tálamo (Figura 3, seta 4), a
crise pode então propagar para os 2 hemisférios
cerebrais, essa crise passaria a ser chamada de secundariamente
generalizadas.
Muitas vezes, os pacientes conseguem sentir “um
aviso”, também chamado de AURA antes da instalação
das crises parciais. A aura na verdade, indica o início
das crises.
As crises generalizadas iniciam-se provavelmente a partir
de estruturas profundas do cérebro (Fig 4) e atingem
os 2 hemisférios cerebrais imediatamente, sem aura.
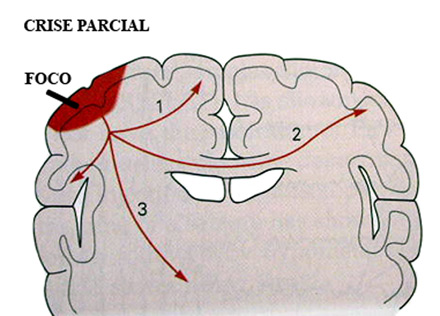
Figura 2
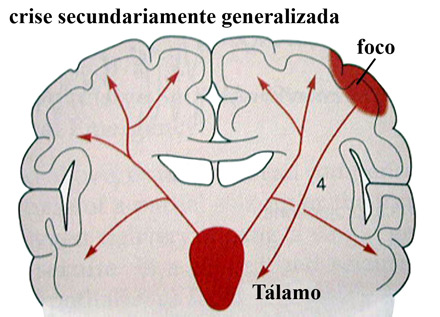 Figura 3
Figura 3
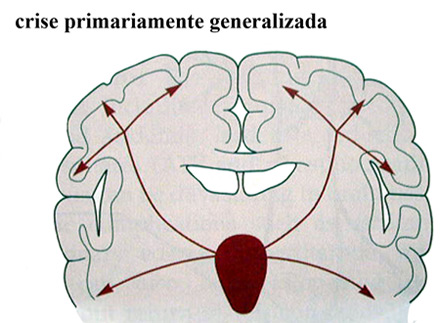 Figura 4
Figura 4
|
|
| |
|
|
| 8 |
Não |
|
| |
|
|
| 9 |
Geralmente o diagnóstico
é feito pelo neurologista, neurocirurgião
ou neuropediatra, baseando-se na história clínica,
nos sintomas e sinais encontrados e no resultado do eletroencefalograma
(EEG). |
|
| |
|
|
| 10 |
O tratamento
depende principalmente da causa da epilepsia. O uso de medicamentos
antiepilépticos é a forma mais comumente utilizada
e geralmente também é a primeira forma de
tratamento a ser tentada. A escolha da medicação
antiepiléptica depende do tipo de epilepsia que a
pessoa apresenta.
Quando as crises não são controladas com medicamentos
antiepilépticos ou quando descobre-se que há
uma lesão no cérebro (malformações
vasculares, tumores etc...), ou em alguns casos mais específicos,
a epilepsia é tratada através de cirurgia.
Em outros casos, o estimulador do nervo vagal (ENV) pode
ser utilizado. |
|
|
| |
|
|
| 11 |
Aproximadamente 70 a 80%
das pessoas que sofrem de epilepsia têm as suas crises
controladas com o uso de mediacação antiepiléptica
adequada. |
|
| |
|
|
| 12 |
Várias
causas podem estar envolvidas: o medicamento que está
sendo usado pode não ser o mais adequado para o seu
tipo de epilepsia. Para saber qual o medicamento mais adequado
é preciso ter o diagnóstico correto do tipo
da epilepsia. Mesmo tendo o diagnóstico correto do
tipo da epilepsia e com o uso correto do medicamento, a
dosagem do medicamento pode não ser a ideal para
o metabolismo do seu corpo, para isso é preciso dosar
o nível do medicamento no seu sangue (dosagem do
nível sérico).
Na medida do possível os médicos tentam tratar
a epilepsia com o uso de um tipo de medicamento antiepiléptico
(monoterapia), porém às vezes isso não
é possível, seja porque o paciente tem mais
de um tipo de epilepsia ou porque realmente não se
consegue controlar as crises com apenas uma medicação,
neste caso é necessário o uso de mais de um
medicamento (politerapia). Nestas ocasiões, um medicamento
pode interferir com o metabolismo do outro, diminuindo a
concentração dos medicamentos no sangue. Portanto
quando a politerapia se faz necessária, a escolha
dos medicamentos a serem associados é muito importante. |
|
|
| |
|
|
| 13 |
Procurar seu médico
neurologista, neurocirurgião, neuropediatra ou um
centro especializado em diagnóstico e tratamento
de epilepsia. |
|
| |
|
|
| 14 |
Um centro especializado
em epilepsia como o nosso pode saber qual o tipo exato de
sua epilepsia, qual a frequência exata de suas crises
e qual ou quais os medicamentos mais adequados para o seu
caso (Investigação FASE I).
Mais informações clique aqui (etapas de investigação clínica e pré-cirúrgica) |
|
| |
|
|
| 15 |
Neste caso procurar um centro
especializado em diagnóstico e tratamento de epilepsia
para verificar e talvez fazer alterações no
seu esquema de medicamento, ou associar outros medicamentos
de segunda linha e talvez considerar a possibilidade de
cirurgia de epilepsia.
Mais informações clique aqui (etapas de investigação clínica e pré-cirúrgica) |
|
| |
|
|
| 16 |
Quando as crises não
são controladas mesmo com o uso de 3 ou mais medicamentos
antiepilépticos (sendo pelos 2 deles antiepilépticos
convencionais (fenitoína, carbamazepina, valproato
e fenobarbital), atingindo a dose máxima tolerada
em cada um deles. |
|
| |
|
|
| 17 |
- Consequências
físicas: risco de vida, ou risco de se machucar com
quedas, queimaduras etc...
- Limitações e consequentemente o comprometimento
da qualidade de vida, tais como não poder andar sozinho
na rua, não poder dirigir, não poder nadar
na piscina ou na praia sozinho, não poder beber uma
quantidade de álcool como uma outra pessoa não
epiléptica, ou até não poder trancar
a porta do banheiro, limitando portanto a liberdade de viver
e o paciente acaba tornando-se dependente de outras pessoas.
- Distúrbios na atenção, aprendizagem
e memória.
- Consequências sociais (estigma, isolamento, limitações
no emprego ou mesmo para obter um emprego).
- Efeitos colaterais com o uso de medicamentos antiepilépticos. |
|
|
| |
|
|
| 18 |
Funciona. Mas a taxa de
sucesso no tratamento cirúrgico das epilepsias está
diretamente relacionada à indicação
cirúrgica correta e à técnica cirúrgica
adequada. A indicação cirúrgica depende
da investigação pré-cirúrgica
criteriosa (avaliação pré-cirúrgica)
e a técnica cirúrgica depende fundamentalmente
da boa formação, do treinamento, da experiência
da equipe cirúrgica e de um centro cirúrgico
bem equipado (modernos microscópios cirúrgicos,
sistema de neuronavegação, aspirador ultrassônico
etc...).
Nos casos de epilepsia de origem no lobo temporal, 90 a
94% dos pacientes tornam-se livres das crises após
a cirurgia. |
|
| |
|
|
| 19 |
Os exames da
avaliação pré-cirurgica são
divididos em 3 fases:
Fase I consiste na identificação da "origem"
(zona epileptogênica):
EEG, RNM, teste neuropsicológico, SPECT e monitorização
por Vídeo-EEG.
Se a origem das crises for identificada após Fase
1, o paciente passa diretamente para a Fase 3 da investigação,
que são teste de Wada quando necessário e
a cirurgia de epilepsia propriamente dita.
Mais informações clique aqui (etapas de investigação clínica e pré-cirúrgica) |
|
|
| |
|
|
| 20 |
Na maioria das vezes sim.
Porém em alguns casos, mesmo após realização
de todos os exames da Fase I, ainda não se consegue
determinar com exatidão a origem das crises.
Isto pode ocorrer em algumas situações, como
quando a origem das crises é de uma região
muito profunda do cérebro, ou quando as crises, mesmo
originando-se de uma região bem definida do cérebro,
espalha-se muito rapidamente e o EEG só consegue
registrar as crises depois do espalhamento das mesmas.
Nesses casos, é aconselhável prosseguir para
Fase II da investigação.
Mais informações clique aqui (etapas de investigação clínica e pré-cirúrgica) |
|
| |
|
|
| 21 |
É a chamada
fase de investigação "invasiva",
onde eletrodos que registram a atividade elétrica
do cérebro são colocados diretamente sobre
a região do cérebro que a equipe médica
suspeita que esteja originando as crises, através
de uma cirurgia. Estes mesmos eletrodos também podem
ser usados para identificar as chamadas áreas "eloquentes"
do cérebro (como área da linguagem e área
que comanda os movimentos do corpo).
Mais informações clique aqui (etapas de investigação clínica e pré-cirúrgica) |
|
|
| |
|
|
| 22 |
Sim |
|
|
|
|
| |
|
|
 |
|